更新时间:2016-12-29 08:56 浏览: 次 作者:应雨妍 文章来源: 奇点网
随着科学研究的发展,免疫治疗的使用范围越来越广,但是有些“顽固分子”的治疗响应率还是不尽如人意。化疗作为传统的重量级疗法,一直与免疫治疗不和,主要原因在于,化疗会破坏人体免疫系统,科学家怕化疗不但不帮忙,反而添乱。所以免疫治疗如何与化疗结合一直是个棘手的大问题。
胶质母细胞瘤(GBM)就是我们上面说的“顽固分子”之一。它对放疗的敏感度不高,对化疗的呢,也需要多种药物、大剂量的冲击,才能取得较好的效果,但是大剂量的化疗药物所带来的不良影响想必大家也都猜得到。而免疫疗法虽然能将患者的生存率从一年多提高到五年,但是显然大家还希望有更多的突破,于是就有研究人员盯上了“化疗+免疫治疗”这个联合疗法。(下方图片小高能)
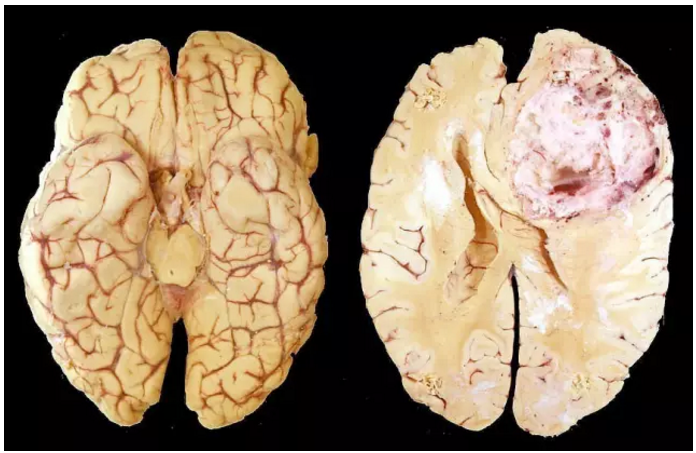
胶质母细胞瘤患者的脑组织
等等,不是说化疗会添乱吗?怎么结合呢?这个问题,约翰霍普金斯大学医学院的研究人员们是这样想的,既然全身化疗对免疫系统伤害比较大,那局部化疗会不会好点儿?于是他们做了一系列的研究,结果证明,这个结合不但没有让化疗拖后腿,还让存活率得到了提高呢[1]!
《科学 转化医学》杂志将他们的研究成果作为封面文章发表了。研究的通讯作者,约翰霍普金斯大学医学院脑肿瘤免疫治疗中心主任,Michael Lim教授认为,虽然他们的成果只在小鼠体内得到了验证,但是,全身化疗会削弱免疫系统是客观存在的问题,因此患者需要“一个可选择的替代”。

《科学 转化医学》封面~科学与艺术的结合~
左侧打着吊瓶的全身化疗,“无差别攻击”,不但杀灭了肿瘤细胞,也杀死了T细胞
上方贴着白色晶片的局部化疗,还有右侧注射入体内的PD-1抗体(绿色),“加持”T细胞,让T细胞不受肿瘤微环境的抑制,目的明确地“抓住并撕碎”肿瘤细胞
研究人员假设局部化疗相比全身化疗能够降低化疗引起的免疫抑制,并且增强抗肿瘤免疫反应。为了验证这个假设,他们在小鼠体内进行了一系列的实验。
首先,研究人员给GBM小鼠使用了200mg/kg剂量的PD-1抗体药物,然后将它们分成两组。大约两周后,再对两组小鼠分别进行化疗。对于全身化疗(SC)的小鼠,研究人员使用腹部注射的方式给药,每周注射三次,而对于局部化疗(LC)的小鼠,则是将覆有药物的晶片放入脑中,让药物可以持续释放一周的时间。两组小鼠所用的都是临床上常用的药物卡莫司汀。
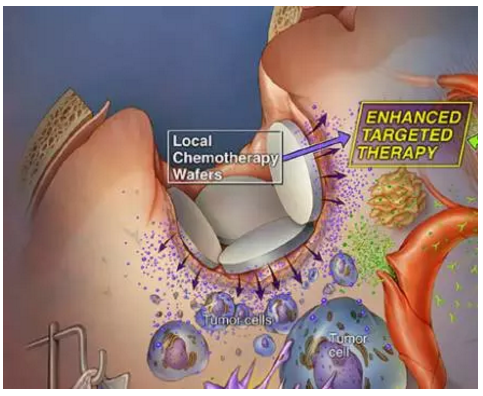
白色小圆片就是植入脑中的覆有化疗药物的晶片,位于瘤细胞之上,可以持续释放药物,进行局部化疗
在化疗也进行了两周后,研究人员从小鼠的淋巴腺、脑、骨髓中抽取了血样,对T细胞的数量进行了统计,这是衡量免疫系统完整性的一个重要指标。结果显示,SC组小鼠的T细胞数量明显较低,仅为LC组的1/3!研究人员说,这与临床上接受全身化疗的患者的情况是相符的。接下来,研究人员又比较了不同治疗方法下小鼠的存活率。在治疗结束后的100天LC组小鼠约有80%存活,而SC组为50%,单独使用PD-1免疫治疗组则只有40%多。
对于这些存活下来的“幸运儿”,研究人员们“又放了个大招”——给它们的大脑中植入了更多的肿瘤。让人感到可惜的是,SC组小鼠没有搞定“面目熟悉的新入侵者”,幸存者全部阵亡,但LC组小鼠的表现却让人感到惊喜,它们的免疫系统“识别出了”肿瘤并进行了“清除”,于是这组小鼠顺利地活了下来!这说明,局部化疗很好地解决了免疫系统受损的问题,保存了“免疫记忆”。而且,卡莫司汀并不是孤例,研究人员用另一种化疗药物,替莫唑胺也做了同样的实验,结果与卡莫司汀是一致的。
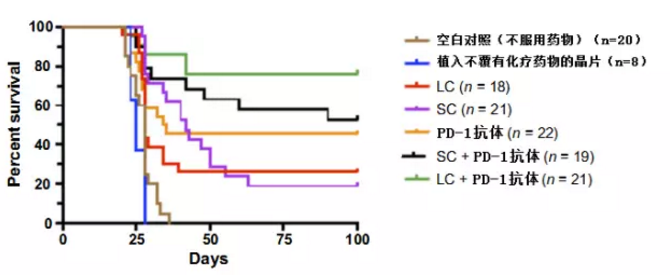
选用卡莫司汀作为化疗药物的不同治疗方案的小鼠存活率对比
我们知道,在治病的时候,有些药物的服用顺序可能也会影响治疗效果。那么这个联合疗法也需要注意这一点吗?为了结果更准确,研究人员就将治疗顺序进行了调换,先进行化疗,再进行免疫治疗,想看看顺序颠倒会不会影响治疗结果。答案是不会,接受反向顺序治疗小鼠的生存时间和存活率与正向顺序的相差无几。研究人员认为,他们的一系列研究证明了,用局部化疗代替全身化疗能够优化“化疗+免疫治疗”这一联合疗法。
目前,针对胶质母细胞瘤,有大量的免疫疗法研究正在开展。而如果Lim教授的研究成果在临床患者体内也有同样结果的话,显然会对免疫疗法的临床试验和治疗策略产生直接的影响。除了脑瘤以外,是否其他的肿瘤也可以用这种联合疗法进行治疗呢?我想Lim教授也一定有过这样的想法,他将局部化疗+免疫治疗这一概念申请了专利[2],奇点糕也希望早日有临床癌症患者受益于这种联合疗法。
参考文献:
[1] Mathios D, Kim J E, Mangraviti A, et al. Anti–PD-1 antitumor immunity is enhanced by local and abrogated by systemic chemotherapy in GBM[J]. Science Translational Medicine, 2016, 8(370): 370ra180-370ra180.
[2] http://www.hopkinsmedicine.org/news/media/releases/direct_to_brain_chemo_better_than_systemic_drugs_when_immunotherapy_is_to_follow